Una joven de 28 años fue intubada en 33 ocasiones debido a crisis epilépticas que no cedían con medicamentos. Cada episodio se convertía en una emergencia médica, prolongándose y dejando secuelas. Había probado múltiples fármacos sin éxito.
Epilepsia farmacorresistente: cuando los medicamentos no funcionan
La epilepsia refractaria o farmacorresistente se diagnostica cuando las crisis persisten a pesar del uso adecuado de medicamentos antiepilépticos. No se trata solo de convulsiones visibles; detrás hay personas que ven suspendida su vida durante años por falta de control, estigma o diagnóstico tardío.
La neuróloga Sonia Mejía explicó a Excélsior que una persona con epilepsia puede estudiar, trabajar, hacer ejercicio, ir al cine o nadar. El problema surge cuando el miedo, la desinformación y la falta de tratamiento oportuno limitan esas posibilidades. En la epilepsia farmacorresistente, el objetivo es cero crisis: ninguna al mes, ninguna a la semana.
Alternativas más allá de los fármacos
Cuando los medicamentos no logran el control, el paciente debe ser evaluado para otras opciones, como cirugía de epilepsia o terapias de neuromodulación. Sin embargo, en México los pacientes pueden tardar hasta 20 años desde el diagnóstico de epilepsia farmacorresistente hasta ser valorados para cirugía. En niños, el diagnóstico también puede retrasarse años, afectando su desarrollo y vida escolar.
“Son muchos años perdidos”, señaló Mejía, quien atribuye parte del retraso al estigma y a la desinformación médica sobre opciones quirúrgicas.
El cerebro bajo crisis: la importancia del tiempo
En niños, una epilepsia no tratada oportunamente puede cambiar el escenario terapéutico. Al inicio, puede haber un área delimitada que origina las crisis; años después, ese circuito puede extenderse y reducir las opciones. Cada crisis visible es solo una parte del problema, ya que también hay descargas anormales que mantienen al cerebro en actividad alterada.
La valoración temprana marca la diferencia entre un tratamiento con mayores posibilidades de control y un camino más complejo.
Cirugía y neuromodulación: tratamientos individualizados
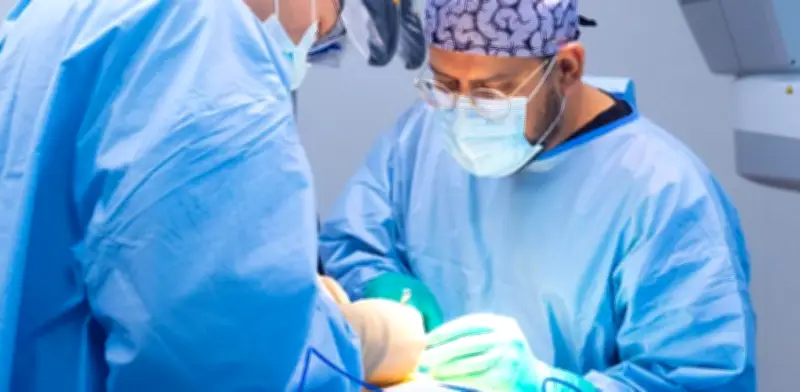
En un centro especializado, el primer paso es identificar el origen de las crisis. Si existe un foco localizado y puede retirarse sin afectar funciones esenciales, el paciente es candidato a cirugía resectiva. Pero no todos los casos son así. Para epilepsias multifocales, generalizadas o focos en zonas críticas, la neuromodulación es una opción.
En México existen dos alternativas: la estimulación cerebral profunda y la estimulación del nervio vago. Esta última consiste en un dispositivo similar a un marcapasos que envía impulsos para regular la actividad eléctrica cerebral. Se coloca del lado izquierdo del cuello para evitar afectar funciones cardiacas.
Dispositivo SENTIVA: tecnología que responde al cuerpo
Uno de los dispositivos mencionados es SENTIVA, una terapia de estimulación del nervio vago recién incorporada en México. Recientemente se colocó el primer dispositivo en adultos en la Ciudad de México. Puede funcionar en modo continuo, responder a cambios fisiológicos como el aumento de la frecuencia cardiaca, o activarse con un imán ante una crisis inminente.
La cirugía es ambulatoria y poco invasiva, con pequeñas incisiones en cuello y tórax. El paciente puede irse a casa el mismo día o al siguiente. Los efectos secundarios más frecuentes son ronquera, tos o sensación de algo atorado en la garganta, pero suelen ser manejables y disminuyen con el tiempo.
Volver a estudiar, trabajar y salir sin miedo
Estas terapias no siempre curan, pero reducen la carga de crisis y devuelven autonomía. Se considera respondedor a quien reduce sus crisis al menos 50%. En un estudio mexicano con 93 pacientes, la tasa de respondedores fue del 70%.
Detrás de esas cifras hay historias: una paciente de 28 años que fue intubada 33 veces y que, tras la estimulación del nervio vago, lleva tiempo libre de crisis, volvió a estudiar psicología y trabaja para pagar sus estudios. Otra joven que no podía levantarse de la cama por miedo de su madre a las caídas, tras el implante mejoró un 60% y pudo ingresar a la preparatoria.
“La cirugía de epilepsia salva vidas”, afirmó Mejía. En una enfermedad marcada por años de espera, mitos y miedo, el llamado es claro: no normalizar las crisis, no aceptar que el paciente “vive así” y no esperar décadas para buscar una alternativa especializada.









